Топографическая анатомия верхней. Топографическая анатомия сосудов и нервов
Верхняя конечность ( membrum superius ) состоит из фиксированного к груди надплечья ( suprabrachium ), илиплечевого пояса( cingulum membri superioris ), и свободной части верхней конечности ( membrum superius liberum ), к которой относят плечо ( brachium ), предплечье ( antebrachium ) и кисть ( manus ).
Надплечье имеет четыре области: лопаточную ( regio scapularis ), дельтовидную ( regio deltoidea ), подключичную ( regio infraclavicularis ) и подмышечную ( regio axillaris ).
В свободной части верхней конечности (рис. 2-1) различают переднюю и заднюю области плеча ( regg. brachii anterior et posterior ), переднюю и заднюю локтевые области ( regg. cubiti anterior et posterior ), переднюю и заднюю области предплечья ( regg. antebrachii anterior et posterior ), переднюю и заднюю области запястья ( regg. carpi anterior et posterior ), область ладони ( regio palmae manus ), область тыла кисти ( regio dorsi manus ), области пальцев ( regg. digiti ).
НАДПЛЕЧЬЕ
СКЕЛЕТ НАДПЛЕЧЬЯ
К скелету надплечья относятся ключица, лопатка и проксимальная частьплечевой кости.
Ключица ( clavicula; рис. 2-2) - кость S-образной формы; имеет тело ( corpus ), грудинный конец ( extremitas sternalis ) и акромиальный конец ( extremitas acromialis ).
- Грудинный конец ключицы с ключичной вырезкой рукоятки грудины ( incisura clavicularis manumbrii sterni ) образует грудиноключичный сустав ( articulatio sternoclavicularis; рис. 2-3). Грудиноключичный сустав имеет суставной диск ( discus articularis ), разделяющий его на две несообщающиеся синовиальные полости. Прочность соединения в суставе обеспечивают передняя и задняя грудиноключичные ( lig. sternoclavicularе anterius, lig. sternoclavicularе posterius ) и межключичная ( lig. interclaviculare ) связки. Реберно-ключичная связка ( lig. costoclaviculare ) плотно прижимает грудинный конец ключицы к I ребру.
- Акромиальный конец ( extremitas acromialis ) образует с акромиальным отростком лопатки акромиально-ключичный сустав ( articulatio acromioclavicularis; рис. 2-4), который укреплен двумя связками - акромиально-ключичной ( lig. acromioclaviculare ) и клювовидно-ключичной ( lig. coracoclaviculare ). Акромиально-ключичная связка проходит над одноименным суставом. В клювовидно-ключичной связке различают наружную часть четырехугольной формы, называемую трапециевидной связкой ( lig. trapezoideum ), ивнутреннюю частьтреугольной формы, называемую конической связкой ( lig. conoideum ).
Лопатка ( scapula; рис. 2-5) -плоская кость, имеющая три края - латеральный ( margo lateralis ), медиальный ( margo medialis ), верхний ( margo superior ), а также три угла - верхний ( angulus superior ), нижний ( angulus inferior ) и латеральный ( angulus lateralis ). Ость лопатки ( spina scapulae ), переходящая в акромион ( acromion ), разделяет дорсальную поверхность лопатки на надостную ( fossa supraspinata ) и подостную ( fossa infraspinata ) ямки. На реберной поверхности лопатки расположена подлопаточная ямка ( fossa subscapularis ). Наружный угол представлен суставной впадиной ( cavitas glenoidalis ), выше и ниже которой располагаются надсуставной ( tuberculum supraglenoidale ) и подсуставной ( tuberculum infraglenoidale ) бугорки. На верхнем крае возле наружного угла располагается клювовидный отросток ( processus coracoideus ), медиальнее которого имеется вырезка лопатки ( incisura scapulae ). Клювовидный отросток и подсуставной бугорок отделены от суставной впадины шейкой лопатки ( collum scapulae ).
Проксимальный конец плечевой кости. В проксимальном конце плечевой кости ( os humerus ) различают головку, анатомическую шейку, большой и малый бугорки, межбугорковую борозду, хирургическую шейку (рис. 2-6).
- Головка плечевой кости ( caput humeri ) покрыта гиалиновым хрящом и образует с суставной впадиной лопатки плечевой сустав.
- Анатомическая шейка ( соllum anatomicum ) отделяет головку плечевой кости от метафиза.
- Большой бугорок ( tuberculum majus ) находится на латеральной поверхности плечевой кости и служит местом прикрепления надостной ( m. supraspinatus ), подостной ( m. infraspinatus ) и малой круглой мышц ( m. teres major ), обеспечивающих наружную ротацию плеча.
- Малый бугорок (tuberculum minus) располагается на передней поверхности плечевой кости и служит местом прикрепления подлопаточной мышцы ( m. subscapularis ).
- Межбугорковая борозда ( sulcus intertubercularis ) расположена между большим бугорком и гребнем большого бугорка ( crista tuberculi majoris ) с одной стороны и малым бугорком и гребнем малого бугорка ( crista tuberculi minoris ) с другой, в которой проходит сухожилие длинной головки двуглавой мышцы плеча ( m. biceps brachii ).
- Хирургическая шейка ( collum chirurgicum ) расположена ниже бугорков и соответствует расположению эпифизарного хряща.
ОБЛАСТИ НАДПЛЕЧЬЯ
В надплечье различают следующие области: подключичную, подмышечную, лопаточную и дельтовидную.
ПОДКЛЮЧИЧНАЯ ОБЛАСТЬ
Подключичная область ( regio infraclavicularis ) ограничена сверху ключицей, снизу - III ребром, медиально - краем грудины, латерально - передним краем дельтовидной мышцы.
Послойная топография подключичной области (рис. 2-10)
- Кожа ( cutis ) тонкая, эластичная.
- Жировые отложения ( panniculus adiposus ) более выражены в нижних отделах области. В области ключицы слой жировых отложений тонкий, что позволяет пальпировать ее на всем протяжении.
- Поверхностная фасция ( fascia superficialis ) сверху фиксируется к ключице, в верхних отделах области содержит волокна подкожной мышцы шеи ( platysma ); ниже, разделившись на два листка, охватывает молочную железу, из-за чего участок поверхностной фасции между ключицей и молочной железой именуется подвешивающей связкой молочной железы ( lig. suspensorium mammae ).
- Грудная фасция ( fascia pectoralis ) фиксируется к ключице; поверхностной и глубокой пластинками с двух сторон охватывает большую грудную мышцу, латерально переходит в подмышечную фасцию ( fascia axillaris ).
- Большая грудная мышца ( m. pectoralis major ) занимает нижнемедиальную часть подключичной области. Ключичная часть ( pars clavicularis ) большой грудной мышцы начинается от медиальной половины ключицы, грудинореберная часть ( pars sternocostalis ) - от передней поверхности грудины и V-VI реберных хрящей, брюшная часть ( pars abdominalis ) - от передней пластинки влагалища прямой мышцы живота. Волокна большой грудной мышцы конвергируют (сближаются), образуют переднюю стенку подмышечной ямки ( fossa axillaris ) и прикрепляются к гребню большого бугорка плечевой кости ( crista tuberculi majoris humeri ). В верхнелатеральной части подключичной области расположен ключично-грудной треугольник ( trigonum clavipectorale ), ограниченный сверху ключицей, снаружи - передним краем дельтовидной мышцы, с нижнемедиальной стороны - малой грудной мышцей. У худощавых субъектов этому треугольнику соответствует углубление на коже - подключичная ямка ( fossa infraclavicularis ). Нижний угол треугольника переходит в дельтовидно-грудную борозду ( sulcus deltoideopectoralis ).
- Между глубокой пластинкой грудной фасции и ключично-грудной фасцией ( fascia clavipectoralis ) позади большой грудной мышцы расположено субпекторальное пространство, наиболее выраженное вблизи ключицы.
- Ключично-грудная фасция ( fascia clavipectoralis ) начинается от ключицы и клювовидного отростка лопатки, образует влагалища для подключичной и малой грудной мышц, в виде плотной пластинки выстилает дно ключично-грудного треугольника ( trigonum clavipectorale ); внизу срастается с глубокой пластинкой грудной фасции, ограничивая снизу субпекторальное пространство, латерально - с подмышечной фасцией, образуя подвешивающую связку подмышки ( lig. suspensorium axillae ).
- Малая грудная мышца ( m. pectoralis minor ) треугольной формы, начинается от III-V ребер и прикрепляется к клювовидному отростку лопатки, образует переднюю стенку подмышечной полости.
- Подключичная мышца ( m. subclavius ) начинается от I ребра и прикрепляется к акромиальному концу ключицы.
Сосуды и нервы подключичной области (рис. 2-11)
- В жировых отложениях под ключицей расположены разветвления надключичных нервов ( nn. supraclaviculares ), которые иннервируют кожу и являются ветвями шейного сплетения. В нижних отделах подключичной области иннервация кожи осуществляется передними и латеральными ветвями межреберных нервов ( nn. intercostales ).
- В жировых отложениях подключичной области по дельтовидно-грудной борозде ( sulcus deltoideopectoralis ) латеральная подкожная вена руки ( v. cephalica ) поднимается в ключично-грудной треугольник ( trigonum clavipectorale ), где она прободает ключично-грудную фасцию ( fascia clavipectoralis ) и впадает в подмышечную вену ( v. axillaris ).
- Подключичные артерия и вена ( a. et v. subclavia ) в сопровождении подключичной части плечевого сплетения ( pars infraclavicularus plexus brachialis ) выходят из-под ключицы, а затем у наружного края I ребра они называются подмышечными артерией и веной ( a. et v. axillaris ) и проходят позади малой грудной мышцы в подмышечную полость. Проекция подмышечной артерии в подключичной области - линия, проведенная от границы между медиальной и средней третью ключицы к внутреннему краю клювовидно-плечевой мышцы при отведении плеча до горизонтальной плоскости. В ключично-грудном треугольнике ( trigonum clavipectorale ) сосуды и нервы располагаются в следующем порядке: поверхностнее и ниже всего находится подмышечная вена ( v. axillaris ), над подмышечной веной и глубже - подмышечная артерия ( а. axillaris ), еще выше и глубже -плечевое сплетение( plexus brachialis ).
- В ключично-грудном треугольнике от подмышечной артерии отходят следующие ветви.
- Верхняя грудная артерия ( a. thoracica superior ) начинается на уровне нижнего края ключицы, направляется вниз и отдает ветви к двум верхним межреберьям.
- Грудоакромиальная артерия ( a. thoracoacromialis ) начинается у верхнемедиального края малой грудной мышцы, прободает ключично-грудную фасцию ( fascia clavipectoralis ), проникает в субпекторальное пространство и отдает следующие ветви.
- Акромиальная ветвь ( r. acromialis ) направляется к акромиону и принимает участие в образовании акромиальной сети ( rete acromiale ), кровоснабжающей плечевой сустав.
- Грудные ветви ( rr. pectoralis ) кровоснабжают большую и малую грудные мьшщы.
- Дельтовидная ветвь ( r. deltoideus ) направляется вниз по дельтовидно-грудной борозде и кровоснабжает дельтовидную и большую грудную мышцы.
- Вышеперечисленные артерии сопровождаются одноименными венами, впадающими в подмышечную вену ( v. axillaris ).
- Грудоакромиальные сосуды сопровождают медиальный и латеральный грудные нервы ( nn. pectorales medialis et lateralis ), иннервирующие большую и малую грудные мышцы.
- Лимфоотток от подключичной области осуществляется в основном по ходу венозных сосудов в подключичные лимфатические узлы ( nodi lymphatici infraclaviculares ), 2-3 лимфатических узла, расположенных на подмышечной вене. От нижних отделов подключичной области лимфа направляется в подмышечные лимфатическе узлы ( nodi lymphatici axillares ).
ПОДМЫШЕЧНАЯ ОБЛАСТЬ
Подмышечная область ( regio axillaris; рис. 2-12) ограничена спереди нижним краем большой грудной мышцы ( m. pectoralis major ), сзади - нижним краем широчайшей мышцы спины ( m. latissimus dorsi ). Линия, соединяющая нижние края этих мышц и проведенная по грудной стенке на уровне III ребра, - медиальная граница подмышечной области; такая же линия, проведенная по медиальной поверхности плеча, - латеральная граница области.
В центре подмышечной области расположено углубление, именуемое подмышечной ямкой ( fossa axillaris ).
Рис. 2-12. Подмышечная область. 1 -широчайшая мышцаспины, 2 - подмышечная ямка, 3 - большая круглая мышца, 4 -трехглавая мышцаплеча, 5 - клювовидно-плечевая мышца, 6 - дельтовидно-грудная борозда, 7 - большая грудная мышца, 8 - передняя зубчатая мышца. (Из: Кованов В.В., Травин А.А. Хирургическая анатомия верхней конечности. - М., 1965.)Послойная топография подмышечной области
- Кожа ( cutis ) тонкая, подвижная, при приведении плеча собирается в складки, имеет большое количество потовых и сальных желез; у лиц, достигших половой зрелости, имеется хорошо выраженный волосяной покров.
- Жировые отложения ( panniculus adiposus ) расположены тонким равномерным слоем.
- Поверхностная фасция ( fascia superficialis ) - рыхлая соединительнотканная пластинка, местами фиксированная к подмышечной фасции.
- Подмышечная фасция ( fascia axillaris ) представлена плотной фиброзной пластинкой по краям области, в центре истонченной и имеющей отверстия, пропускающие кожные нервы и сосуды. Подмышечная фасция имеет форму свода. Это объясняется тем, что у края большой грудной мышцы к ней прикрепляется ключично-грудная фасция ( fascia clavipectoralis ), формирующая здесь подвешивающую связку подмышки ( lig. suspensorium axillae ).
- Подмышечная полость ( cavitas axillaris ) имеет форму усеченной пирамиды, основание пирамиды направлено вниз и закрыто подмышечной фасцией, вершина направлена вверх и медиально, расположена в промежутке между 1 ребром и ключицей. Через этот промежуток в подмышечную полость проходят подмышечные артерия и вена, а также пучки плечевого сплетения. Рис. 2-14. Поперечный (а) и продольный (б) разрезы подмышечной полости. 1 - большая грудная мышца, 2 - пучки плечевого сплетения, 3 - жировая клетчатка подмышечной ямки, 4 - ребро, 5 - передняя зубчатая мышца, 6 - подостная мышца, 7 -подлопаточная мышца, 8 - лопатка, 9 - дельтовидная мышца, 10 - плечевая кость, 11 - малая грудная мышца, 12 - ключица, 13 - подмышечные артерия и вена, 14 - клювовидно-плечевая мышца, 15 - сухожилие длинной головки двуглавой мышцы. (Из: Корнинг Г.К. Топографическая анатомия. - М., 1936.)
- В подмышечной полости различают следующие стенки (рис. 2-13).
- Передняя стенка образована большой и малой грудными мышцами ( mm. perforales major et minor ). На передней стенке подмышечной полости большая и малая грудные мышцы образуют два треугольника: грудной ( trigonum perforale ), ограниченный пределами малой грудной мышцы, и подгрудной ( trigonum subpectorale ), расположенный между нижнелатеральным краем малой грудной мышцы и нижним краем большой грудной мышцы.
- Задняя стенка образована широчайшей мышцей спины ( m. latissimus dorsi ), большой круглой мышцей ( m. teres major ) и подлопаточной мышцей ( m. subscapulars ). На задней стенке подмышечной полости располагаются трех- и четырехстороннее отверстия ( foramen trilaterum et foramen quadrilaterum ). Если рассматривать их со стороны подмышечной полости, то их границами будут сверху подлопаточная мышца, снизу - большая круглая мышца; длинная головка трехглавой мышцы - латеральная граница трехстороннего и медиальная граница четырехстороннего отверстия; латеральная граница четырехстороннего отверстия - хирургическая шейка плечевой кости. Через четырехстороннее отверстие подмышечная полость сообщается с поддельтовидным пространством, через трехстороннее отверстие - с клетчаткой лопаточной области.
- Медиальная стенка образована передней зубчатой мышцей ( m. serratus anterior ).
- Латеральная стенка образованакороткой головкойдвуглавой мышцы плеча ( caput breve m. bicipitis brachii ) и сросшейся с ней клювовидно-плечевой мышцей ( m. coracobrachialis ).
- Подмышечная полость заполнена жировой клетчаткой, в которой расположены лимфатические узлы, подключичная часть плечевого сплетения ( ), проходят подмышечные артерия и вена ( a. et v. axillaris ) (рис. 2-14).
- Клетчатка подмышечной полости сообщается с клетчаткой следующих соседних областей.
- Сверху и медиально по ходу подмышечной и подключичной артерий, а также плечевого сплетения клетчатка подмышечной полости сообщается с клетчаткой латерального треугольника шеи и межлестничного пространства.
- Снизу по ходу плечевой артерии клетчатка подмышечной полости сообщается с глубокой клетчаткой передней области плеча, по ходу глубокой артерии плеча - с глубокой клетчаткой задней области плеча.
- Спереди клетчатка подмышечной полости отграничивается от клетчатки, расположенной между фасциальными футлярами большой и малой грудных мышц, соединением грудной и ключично-грудной фасций по наружному краю большой грудной мышцы. При гнойном воспалении клетчатки отроги фасции, отделяющей подмышечную клетчатку от межгрудного клетчаточного пространства, могут расплавляться. Это может привести к распространению инфекции в межгрудное клетчаточное пространство.
- Сзади клетчатка подмышечной полости сообщается:
- с клетчаткой лопаточной области через широкую щель между медиальной и задней стенками подмышечной полости (клетчатка лопаточной области расположена между подлопаточной и передней зубчатой мышцами);
- с поддельтовидным клетчаточным пространством через четырехстороннее отверстие по ходу подмышечного нерва ( n. axillaris ) и передней артерии, огибающей плечевую кость ( );
- с подостным костно-фиброзным ложем через трехстороннее отверстие по ходу артерии, огибающей лопатку ( а. circumflexa scapulae ).
- В подмышечной полости различают следующие стенки (рис. 2-13).
Сосуды и нервы подмышечной области
Вены плеча и подмышечная вена. Вид спереди. Большая и малая грудные мышцы и фасция плеча удалены. 1 - подмышечная вена, 2 - подмышечная артерия, 3 - подлопаточная вена, 4 - вена, огибающая лопатку, 5 - грудоспинная вена, 6 - широчайшая мышца спины, 7 - верхние локтевые коллатеральные вена и артерия, 8 - плечевая артерия, 9 - медиальная подкожная вена руки, 10 - плечевые вены, 11 - срединная вена локтя, 12 - срединная вена предплечья, 13 - латеральная подкожная вена руки, 14 -двуглавая мышцаплеча, 15 - большая грудная мышца, 16 - малая грудная мышца, 17 - дельтовидная мышца.- Подмышечная артерия ( a. axillaris ) - продолжение подключичной артерии ( a. subclavia; см. рис. 2-11). Проекция подмышечной артерии в подмышечной области - вертикальная линия, проведенная по переднему краю волосистой части подмышечной ямки. Подмышечную артерию разделяют на три отрезка. Рис. 2-11. Сосуды и нервы подключичной области и подмышечной ямки. 1 - срединный нерв, 2 - мышечно-кожный нерв, 3 - подмышечная артерия, 4 - подмышечная вена, 5 - латеральный пучок плечевого сплетения, 6 - грудоакромиальная артерия, 7 - верхняя грудная артерия, 8 - латеральные грудные артерия и вена, 9 - грудонадчревная вена, 10 - грудоспинная артерия и грудоспинная вена, 11 - подлопаточные артерия и вена, 12 - межреберно-плечевой нерв, 13 - медиальный кожный нерв предплечья, 14 - медиальный кожный нерв плеча. (Из: Синельников Р.Д. Атлас анатомии человека. - М., 1972. -Т. III.)
- Первый отрезок проходит от наружного края I ребра до малой грудной мышцы; расположен в пределах ключично-грудного треугольника ( trigonum clavipectorale ).
- Второй отрезок подмышечной артерии расположен позади малой грудной мышцы в пределах грудного треугольника ( trigonum pectorale ).
- v. axillaris ), выше и латеральнее - подмышечная артерия ( a. axillaris ), медиально, латерально и сзади от артерии расположены соответственно медиальный, латеральный и задний пучки плечевого сплетения ( fasciculi medialis, lateralis et posterior plexus brachialis ).
- От второго отрезка отходит латеральная грудная артерия ( a. thoracica lateralis ), которая направляется вниз по переднему краю передней зубчатой мышцы ( m. serratus anterior ); сверху артерия прикрыта малой грудной мышцей. Латеральная грудная артерия кровоснабжает переднюю зубчатую мышцу и принимает участие в кровоснабжении молочной железы, отдавая латеральные ветви молочной железы ( rr. mammarii laterales ). Латеральная грудная артерия проходит в сопровождении длинного грудного нерва ( n. thoracicus longus ).
- Третий отрезок подмышечной артерии расположен в пределах подгрудного треугольника ( trigonum subpectorale ) между нижними краями малой и большой грудных мышц.
- Синтопия: спереди и медиально располагается подмышечная вена ( v. axillaris ), латеральнее - подмышечная артерия ( a. axillaris ). Подмышечную артерию окружают ветви плечевого сплетения: спереди - срединный нерв ( n. medianus ), латерально - мышечно-кожный нерв ( n. musculocutaneus ), сзади - лучевой и подмышечный нервы ( nn. radialis et axillaris ), медиально - локтевой нерв ( n. ulnaris ).
- В третьем отрезке от подмышечной артерии отходят три следующих сосуда.
- Передняя артерия, огибающая плечевую кость ( a. circumflexa humeri anterior ), направляется латерально, проходит между хирургической шейкой плечевой кости спереди и клювовидно-плечевой и короткой головкой двуглавой мышцы плеча сзади.
- Задняя артерия, огибающая плечевую кость ( a. circumflexa humeri posterior ), направляется вниз и назад, вместе с подмышечным нервом ( n. axillaris ) проходит через четырехстороннее отверстие и сзади огибает хирургическую шейку плечевой кости, отдавая ветви, анастомозирующие с передней артерией, окружающей плечевую кость, и ветви, принимающие участие в формировании акромиальной сети ( rete acromialis ).
- Подлопаточная артерия ( a. subscapularis ) - наиболее крупная ветвь подмышечной артерии, спускается вдоль наружного края подлопаточной мышцы вместе с одноименным нервом. У латерального края лопатки подлопаточная артерия делится на артерию, окружающую лопатку ( a. circumflexa scapulae ), и грудоспинную артерию ( а. thoracodorsalis ). Артерия, окружающая лопатку, проходит через трехстороннее отверстие, огибает латеральный край лопатки и вступает в подостное костно-фиброзное ложе. Ветви артерии, окружающей лопатку, анастомозируют с надлопаточной артерией и глубокой ветвью поперечной артерии шеи. Этот анастомоз - основной коллатеральный путь кровоснабжения верхней конечности при тромбозе или перевязке подмышечной артерии выше отхождения подлопаточной артерии.
- Подмышечная вена ( v. axillaris ) образуется на уровне нижнего края большой грудной мышцы при впадении в медиальную подкожную вену руки ( v. basilica ) двух плечевых вен ( vv. brachiales ). Подмышечная вена расположена спереди и медиально от подмышечной артерии, проходит с ней в подгрудном, грудном и ключично-грудном треугольниках. Подмышечная вена у наружного края I ребра переходит в подключичную вену. Притоки подмышечной вены - вены, сопровождающие ветви подмышечной артерии, и латеральная подкожная вена руки ( v. cephalica ).
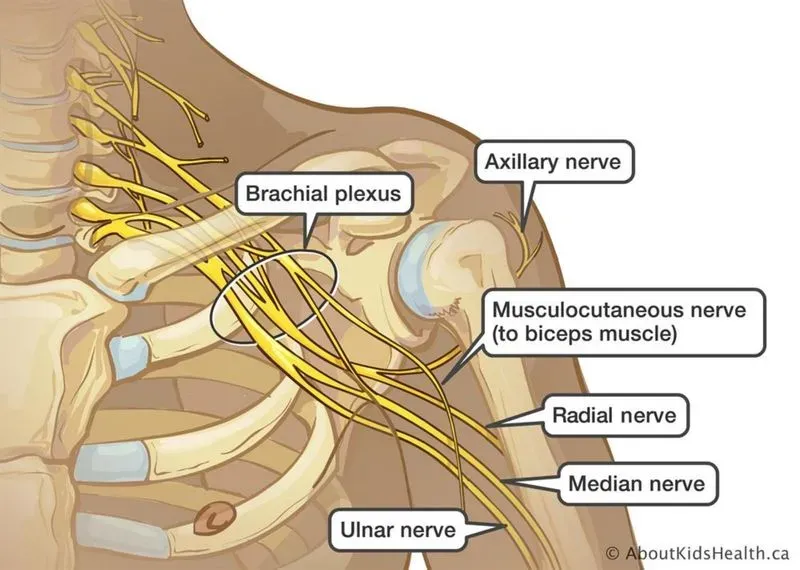
- Подключичная часть плечевого сплетения ( pars infraclavicularis plexus brachialis ) расположена в подмышечной полости в пределах грудного треугольника; состоит из трех пучков - медиального, латерального и заднего (рис. 2-15). Рис. 2-15. Плечевое сплетение, ветви медиального и латерального пучков. 1 - мышечно-кожный нерв, 2 - латеральный пучок, 3 - латеральный грудной нерв, 4 - верхний ствол, 5 - шейное сплетение, 6 - шейная петля, 7 - диафрагмальный нерв, 8 - блуждающий нерв, 9 - средний ствол, 10 - нижний ствол, 11 - медиальный грудной нерв, 12 - передние кожные нервы, 13 - медиальный пучок, 14 - длинный грудной нерв, 15 - локтевой нерв, 16 - срединный нерв, 17 - межреберно-плечевой нерв. (Из: Синельников Р.Д. Атлас анатомии человека. - М., 1972. - Т. III.)
- Латеральный пучок ( fasciculus lateralis ) расположен латеральнее подмышечной артерии; отдает латеральный грудной нерв ( n. pectoralis lateralis ) к большой грудной мышце. Латеральный пучок делится на латеральный корешок срединного нерва ( radix lateralis n. mediani ) и мышечно-кожный нерв ( n. musculocutaneus ). Мышечно-кожный нерв ( n. musculocutaneus ) направляется латерально, прободает клювовидно-плечевую мышцу ( m. coracobrachialis ) и ложится между двуглавой и плечевой мышцами. Мышечно-кожный нерв иннервирует переднюю группу мышц плеча и отдает латеральный кожный нерв предплечья ( n. cutaneus antebrachii lateralis ).
- Медиальный пучок ( fasciculus medialis ) расположен медиальнее подмышечной артерии и позади подмышечной вены. От медиального пучка отходят следующие ветви.
- Медиальный грудной нерв ( n. pectoralis medialis ) прободает ключично-грудную фасцию и вступает в большую грудную мышцу.
- Медиальный корешок ( radix medialis ), объединившись с латеральным корешком на передней поверхности подмышечной артерии, образует срединный нерв ( n. medianus ), уходящий на плечо в сопровождении плечевой артерии ( а. brachialis ).
- Локтевой нерв ( n. ulnaris ) направляется вниз на плечо по медиальному краю подмышечной и плечевой артерий.
- Медиальный кожный нерв плеча ( n. cutaneus brachii medialis ) располагается медиальнее локтевого нерва позади подмышечной вены. В подгрудном треугольнике к медиальному кожному нерву плеча подходят межреберно-плечевые нервы ( nn. intercostobrachiales ), отходящие от передних ветвей второго-третьего грудных нервов. Медиальный кожный нерв плеча иннервирует кожу медиальной поверхности плеча.
- Медиальный кожный нерв предплечья ( n. cutaneus antebrachii medialis ) уходит на плечо, располагаясь медиальнее срединного нерва и спереди от локтевого нерва.
- Задний пучок ( fasciculus posterior; рис. 2-16) располагается позади подмышечной артерии и отдает следующие ветви. Рис. 2-16. Плечевое сплетение, ветки заднего пучка. 1 - мышечно-кожный нерв, 2 - локтевой нерв, 3 - медиальный кожный нерв предплечья, 4 - срединный нерв, 5 - латеральный пучок, 6 - задний пучок, 7 - медиальный пучок, 8 - подмышечный нерв, 9 - подлопаточный нерв, 10 - грудоспинной нерв, 11 - лучевой нерв, 12 - медиальный кожный нерв плеча. (Из: Синельников Р.Д. Атлас анатомии человека. - М., 1972. - Т. III.)
- Подлопаточный нерв ( n. subscapularis ) направляется книзу и кнаружи, присоединяется к одноименным сосудам и иннервирует подлопаточную и большую круглую мышцы.
- Грудоспинной нерв ( n. thoracodorsalis ) может отходить от подмышечного нерва. Грудоспинной нерв направляется параллельно подлопаточному нерву, находясь кнаружи от него, далее проходит через трехстороннее отверстие вместе с артерией, огибающей лопатку, и иннервирует широчайшую мышцу спины.
- Лучевой нерв ( n. radialis ) направляется на плечо, располагаясь позади подмышечной артерии.
- Подмышечный нерв ( n. axillaris ) проходит позади лучевого нерва, огибает подлопаточную мышцу. Подмышечный нерв медиальнее задней артерии, огибающей плечевую кость, проходит с ней через четырехстороннее отверстие, где отдает ветви к дельтовидной мышце ( rr. muscularis ).
- Кроме ветвей подключичной части плечевого сплетения, в подмышечной полости проходит длинный грудной нерв ( n. thoracicus longus ) (C V, C VI, C VII), отходящий от надключичной части плечевого сплетения ( ), который направляется вниз вдоль передней подмышечной линии ( linea axillaris anterior ) вместе с латеральной грудной артерией ( a. thoracica lateralis ) и иннервирует переднюю зубчатую мышцу ( m. serratus anterior ).
- В подмышечной полости располагаются подмышечные лимфатические узлы ( nodi lymphatici axillaris; рис. 2-17).
- Латеральные подмышечные лимфатические узлы располагаются на латеральной стенке подмышечной полости у клювовидно-плечевой мышцы кнаружи от сосудисто-нервного пучка и собирают лимфу от свободной верхней конечности.
- Медиальные (грудные) подмышечные лимфатические узлы (обычно их 3-6) располагаются на передней зубчатой мышце по ходу латеральных грудных сосудов, принимают лимфу от молочной железы, переднебоковых стенок груди и живота. Узел, расположенный на уровне III ребра под нижним краем большой грудной мышцы, один из первых увеличивается при метастазировании рака молочной железы (узел Зоргиуса ).
- Задние (подлопаточные) подмышечные лимфатические узлы (обычно их 3-4) располагаются по ходу подлопаточных сосудов и принимают лимфу от лопаточной и выйной областей.
- Центральные подмышечные лимфатические узлы (обычно их 5-7) расположены в центре подмышечной полости вдоль подмышечной вены.
- Из подмышечных лимфатических узлов отток лимфы происходит в подключичные лимфатические узлы, расположенные в ключично-грудном треугольнике подключичной области.
При панарициях, флегмонах в пределах кисти и предплечья подмышечные узлы увеличиваются, а иногда и гнойно расплавляются, вызывая глубокую подмышечную флегмону.
ЛОПАТОЧНАЯ ОБЛАСТЬ
Лопаточная область ( regiо scapularis ) ограничена сверху линией, проведенной от акромиально-ключичного сустава до остистого отростка VII шейного позвонка, снизу - горизонтальной линией, проведенной через нижний угол лопатки, медиально - медиальным краем лопатки, латерально - задним краем дельтовидной мышцы и задней подмышечной линией.
Послойная топография лопаточной области (рис. 2-18)
Рис. 2-18. Горизонтальный распил на уровне головки плечевой кости. 1 - ключица, 2 - подключичная мышца, 3 - большая грудная мышца, 4 - передняя зубчатая мышца, 5 - клетчатка подмышечной полости, 6 - малая грудная мышца, 7 - подлопаточная мышца, 8 - клювовидно-плечевая мышца, 9 - подсухожильная подлопаточная сумка, 10 - собственная фасция, 11 - плечевая кость, 12 - кожа, 13 - подкожная жировая клетчатка, 14 - дельтовидная мышца, 15 - поддельтовидная клетчатка, 16 - подостная фасция, 17 - подостная мышца, 18 - клетчатка подостной ямки, 19 - клетчатка подлопаточной ямки, 20 - лопатка, 21 - ость лопатки, 22 - надостная фасция, 23 - надостная мышца, 24 - трапециевидная мышца, 25 - клетчатка, расположенная подтрапециевидной мышцей. (Из: Золотко Ю.Л. Атлас топографической анатомии человека. - М., 1976.) Рис. 2-20. Подостная и надостная фасции (а) и второй слой мышц лопаточной области (б). 1 - подостная фасция, 2 - большая ромбовидная мышца, 3 - надостная фасция, 4 - надостная мышца, 5 - ость лопатки, 6 - малая круглая мышца, 7 - подостная мышца, 8 - большая круглая мышца, 9 - передняя зубчатая мышца. (Из: Золотко Ю.Л. Атлас топографической анатомии человека. - М., 1976; Синельников Р.Д. Атлас анатомии человека. - М., 1972. - Т. I.) Рис. 2-21.Глубокие мышцылопаточной области. 1 - большая круглая мышца, 2 - малая круглая мышца, 3 - подлопаточная мышца, 4 - передняя зубчатая мышца. (Из: Синельников Р.Д. Атлас анатомии человека. - М., 1972. - Т. I.)Сосуды и нервы лопаточной области (рис. 2-22)
Рис. 2-22. Сосуды и нервы надостного и подостного костно-фиброзных вместилищ лопатки. Трехстороннее и четырехстороннее отверстия и проходящие в них сосуды и нервы. Вид справа, сзади. Кроме того, почти полностью удалены подостная, надостная и малая круглая мышцы, а также нижняя часть мышцы поднимающей лопатку. Клетчатка удалена до надкостницы. Отпрепарированы сосуды и нервы.- Над верхним краем лопатки из латерального треугольника шеи в надостное ложе проходят надлопаточная артерия ( а. suprascapularis ) с сопровождающими одноименными венами и надлопаточный нерв ( n. suprascapularis ), отходящий от надключичной части плечевого сплетения. Надлопаточный нерв проходит через вырезку лопатки под верхней поперечной связкой лопатки ( lig. transversus scapulae superius ). Надлопаточная артерия - ветвь щитошейного ствола ( truncus thyreocervicalis ). Надлопаточный нерв - ветвь надключичной части плечевого сплетения ( pars supraclavicularis plexus brachialis ). В надостном ложе надлопаточные артерия, вены и нерв кровоснабжают и иннервируют надостную мышцу ( m. supraspinatus ), далее, обогнув ость лопатки, они попадают в подостное ложе, где кровоснабжают и иннервируют подостную мышцу ( m. infraspinatus ). Ветви надлопаточной артерии анастомозируют с ветвями артерии, окружающей лопатку ( a. circumflexa scapulae ), и глубокой ветвью поперечной артерии шеи ( ).
- Подлопаточная артерия ( a. subscapularis ) отходит от подмышечной артерии ( a. axillaris ), спускается вдоль наружного края подлопаточной мышцы. У латерального края лопатки подлопаточная артерия делится на артерию, окружающую лопатку ( a. circumflexa scapulae ), и грудоспинную артерию ( а. thoracodorsalis ). Артерия, окружающая лопатку, проходит через трехстороннее отверстие, огибает латеральный край лопатки и вступает в подостное костно-фиброзное ложе. Ветви артерии, окружающей лопатку, анастомозируют с надлопаточной артерией и глубокой ветвью поперечной артерии шеи ( r. profundus a. transversa colli ). Этот анастомоз - основной коллатеральный путь кровоснабжения верхней конечности при тромбозе или перевязке подмышечной артерии выше отхождения подлопаточной артерии.
- Подлопаточный нерв ( n. subscapularis ) - ветвь заднего пучка плечевого сплетения, проходит с одноименной артерией и иннервирует подлопаточную и большую круглую мышцы ( mm. subscapularis et teres major ).
- Поперечная артерия шеи ( a. transversae colli ) начинается от третьего отрезка подключичной артерии, направляется назад и вниз под мышцей, поднимающей лопатку ( m. levator scapulae ), и у верхнего угла лопатки делится на глубокую и поверхностную ветви. Глубокая ветвь поперечной артерии шеи ( ramus profundus a. transversae colli ) с сопровождающими одноименными венами и дорсальным нервом лопатки ( n. dorsalis scapulae ), отходящим от заднего пучка плечевого сплетения, проходит вдоль медиального края лопатки под ромбовидными мышцами, отдает ветви, перекидывающиеся через медиальный край лопатки к надостной и подостной мышцам.
ДЕЛЬТОВИДНАЯ ОБЛАСТЬ
Дельтовидная область ( regio deltoidea ) ограничена спереди передним, сзади - задним краем дельтовидной мышцы, сверху - наружной третью ключицы, акромионом и наружной третью остистого отростка лопатки, снизу - линией, соединяющей нижние края большой грудной мышцы и широчайшей мышцы спины (линию проводят через латеральную поверхность плеча).
Послойная топография дельтовидной области
Рис. 2-23. Подкожные сосуды и нервы дельтовидной области, вид справа.- Кожа ( cutis ) толстая.
- Жировые отложения ( panniculus adiposus ) над акромионом могут содержать акромиальную подкожную сумку ( bursa subcutanea acromialis ), хорошо выраженную у лиц, постоянно переносящих тяжести на плече. В жировых отложениях проходят нервы, иннервирующие кожу дельтовидной области: ветви надключичных нервов шейного сплетения ( nn. supraclaviculares ) и верхний латеральный кожный нерв плеча ( n. cutaneus brachii lateralis superior ), отходящий от подмышечного нерва ( n. axillaris ) (рис. 2-23).
- Поверхностная фасция ( fascia superficialis ) сверху фиксирована к ключице и акромиону. Отроги фасции придают жировым отложениям ячеистое строение.
- Дельтовидная фасция ( fascia deltoidea ) сверху фиксируется к лопаточной ости, акромиону, ключице, а далее переходит в собственную фасцию шеи ( fascia colli propria ), спереди и сзади переходит в фасцию груди ( fascia pectoralis ), снизу переходит в фасцию плеча ( fascia brachii ). Дельтовидная фасция имеет поверхностную и глубокую пластинки, которые с двух сторон покрывают дельтовидную мышцу, образуя ее влагалище. Дельтовидная фасция отдает в толщу дельтовидной мышцы перегородки, разделяющие ее на ключичную, акромиальную и остистую части.
- Дельтовидная мышца ( m. deltoideus ) начинается от лопаточной ости, акромиального отростка, наружной трети ключицы и прикрепляется к дельтовидной бугристости плечевой кости. Мышца отводит руку до горизонтального положения. Дельтовидную мышцу иннервирует подмышечный нерв ( n. axillaris ), кровоснабжают дельтовидная ветвь грудоакромиальной артерии ( ramus deltoideus a. thoracoacromialis ) и ветви артерии, огибающей лопатку ( а. circumflexa humeri posterior ) (рис. 2-24).
- Глубокая пластинка дельтовидной фасции свнутренней стороныпокрывает дельтовидную мышцу.
- Поддельтовидное клетчаточное пространство содержит рыхлую клетчатку, в которой расположены серозные сумки - поддельтовидная ( bursa subdeltoidea ) и подакромиальная ( bursa subacromialis ), облегчающие движения дельтовидной мышцы относительно плечевой кости. Поддельтовидная сумка расположена над большим бугорком плечевой кости. Подакромиальная сумка присутствует не всегда, обычно сообщается с полостью плечевого сустава.
- Глубже, под передним краем дельтовидной мышцы, располагаются короткая головка двуглавой мышцы, клювовидно-плечевая мышца, длинная головка двуглавой мышцы до ухода ее в межбугорковую борозду, под задним краем дельтовидной мышцы - латеральная и длинная головки трехглавой мышцы, подостная и малая круглые мышцы с четырехсторонним отверстием; под верхними отделами акромиальной части дельтовидной мышцы расположена суставная капсула с укрепляющими ее сухожилиями подостной и малой круглой мышц.
Топографическая анатомия верхней конечности кратко будет рассмотрена в данной статье. Границы данной области полностью соответствуют лопатке. Для нее характерна толстая и малоподвижная кожа, при этом собственная фасция довольно тонкая, а поверхностная фасция очень плотная. Собственной фасцией покрыты широчайшая и трапециевидная спинные мышцы. Глубокий листок, который принадлежит собственной фасции, довольно плотный, он прикрепляется по краям ямки - подостной и надостной. Вместе с лопаткой они образуют костно-фиброзные вместилища, где располагаются одноименные мышцы. На реберной (передней) лопаточной поверхности располагаются клетчаточное пространство и подлопаточная мышца.
Кровью образования этой области снабжаются посредством подлопаточной и надлопаточной артерии, а также поперечной шейной артерии. Основными нервами области являются nn. suprascapularis et subs-capularis. Топографическая анатомия верхней конечности уникальна.
Дельтовидная область
Границы данной области ограниченыдельтовидной мышцей. Кожа в дельтовидной области довольно малоподвижная и плотная. Собственная фасция лежит под поверхностной фасцией и подкожной клетчаткой. Собственной фасцией образовано влагалище мышцы дельтовидной, она отдает в ее толщу отроги. Поддельтовидное пространство непосредственно под мышцей располагается. В поддельтовидном пространстве расположен основной нервно-сосудистый пучок (a. circumflexa humeri anterior, n. axillaris и одноименные вены), а также и сухожилия мышц дельтовидной области.
Проецируется в точку, где пересекается вертикальная линия, проведенная от заднего края мышцы дельтовидной к заднему углу акромиона. Что еще входит в топографическую анатомию верхней конечности?
Область подключичная
Границы данной области ограничены сверху ключицей, снизу - горизонтальной линией, которая проводится по краю третьего ребра (у женщин - по верхнему краю молочной железы), краем грудины - медиально, латерально - передним краем мышцы дельтовидной.
Для подключичной области верхней конечности характерна тонкая и подвижная кожа. Развита подкожная клетчатка очень хорошо и обладает ячеистым строением. В клетчатке тянутся кожные нервы, а именно nn. supraclaviculares, которые тянутся из также латеральные и передние ветви межреберных нервов. Топография и анатомия верхней конечности человека изучается давно.
Собственной фасцией данной области образуется футляр, в котором располагается большая грудная мышца. Также она отдает свои перегородки в толщу мышцы большой грудной. Этим обусловлен изолированный характер протекающих в мышце гнойных процессов. Между fascia clavipectoralis, которая покрывает малую грудную мышцу, и большой грудной мышцей располагается клетчаточное поверхностное субпекторальное пространство. В нем не исключена локализация лимфом. Гной может проникать по ходу нервов и сосудов, которые прободают собственную фасцию, под большую грудную мышцу. Топографическая анатомия верхней конечности обширна.
Поверхностная фасция
Поверхностная фасция данной области довольно тонкая, для женщин характерно ее уплотнение книзу от ключицы. Там она образует связку, которая поддерживает молочную железу.
К ключице, ребрам, клювовидному отростку прикрепляется fascia clavipectoralis, образующая влагалища, в которых крепятся подключичная и малая грудная мышца. Она срастается с фасцией у нижнего края, принадлежащего большой грудной мышце. В результате образуется lig. suspensorium axillae. Глубокое субпекторальное пространство располагается под малой мышцей груди. В подключичной области принято выделять три треугольника, проецируемые на подмышечную впадину, в частности, на ее переднюю стенку.
Подключичная артерия, пучки и вены плечевого сплетения проецируются на середину ключицы. Данная проекция полностью соответствует желобку, который расположен между большой грудной мышцей и дельтовидной мышцей. Это не всятопографическая анатомияверхней конечности.
Подмышечная область
Границы данной области спереди ограничены нижним краем мышцы большой грудной, латерально - линией, которая на плече соединяет краябольшой мышцына груди и широчайшей мышцы на спине, сзади - нижним краем широчайшей спинной мышцы и большой круглой мышцей.
Если человек отводит верхнюю конечность, подмышечная область обретает вид впадины или ямки. Если удалить кожу, фасции и подкожную жировую клетчатку, ямка приобретает вид полости.
Кожа подмышечной области очень тонкая, обладает подвижностью, покрыта волосами. В ней содержится довольно много сальных и апокриновых потовых желез. Если в них развивается воспалительный процесс, не исключено образование гидроаденита и фурункулов. В данной области подкожная клетчатка развита довольно слабо, располагается она послойно. Практически полностью отсутствует поверхностная фасция. Топографическая анатомия и оперативная хирургия верхней конечности имеют важное значение в медицине.
Собственная фасция
Фасция в центре области подмышечной является очень тонкой, она имеет множественные щели, сквозь которые тянутся нервы и кожные сосуды. Собственная фасция уплотняется у краев, а затем переходит в фасции, которые покрывают мышцы стенок подмышечной впадины. Далее она переходит в плечевую фасцию. Если удалить собственную фасцию, обнаруживаются мышцы, которыми мышечная впадина ограничена. Она имеет форму, напоминающую усеченную четырехугольную пирамиду, основание которой обращено книзу. Это описано в книге О.П. Большакова «Топографическая анатомия верхней конечности».
Малая и большая грудные мышцы
Переднюю стенку подмышечной впадины образуют малая и большая мышца на груди, заднюю - подлопаточная мышца, большая круглая мышца и широчайшая мышца, медиальную - внешняя поверхность грудной клетки и зубчатая мышца передняя, латеральную - клювовидная плечевая мышца и медиальная поверхность, включающая плечевую кость и короткую головку двуглавой мышцы.
В подмышечной впадине содержится рыхлая жировая клетчатка, плечевое сплетение и нервы, от него отходящие, сосуды, лимфатические узлы, v. axillaris и ее притоки, а. axillaris и его ветви.
Артерии, вены и пучки, расположенные в данной области, проецируются на границу между средней и передней третью ширины подмышечной впадины.
Нами рассмотрена топографическая анатомия верхней конечности.
ТОПОГРАФИЯ ВЕРХНЕЙ КОНЕЧНОСТИ
Топография подмышечной области (regio axillaris), или ямы (fossa axillaris). При отведении руки ясно обнаруживается под мышкой подмышечная, или подкрыльцовая, яма. Границы ее (при отведенной руке) спереди - нижний край m. pectoralis major, сзади - нижний край m. latissimus dorsi и m. teres major, медиально - условная линия, соединяющая края указанных мышц нагрудной клетке, снаружи - линия, соединяющая те же края навнутренней поверхностиплеча. По снятии фасции, образующей вместе с кожей дно подкрыльцовой ямы, мы попадаем в подкрыльцовую полость, cavum axillare. Стенки подмышечной полости: передняя - mm. pectorales major et minor, задняя - mm. latissimus dorsi, teres major et subscapulars, медиальная - m. serratus anterior, латеральная - плечевая кость с покрывающими ее m. coracobrachial и короткой головкой m. biceps brachii.
Книзу подкрыльцовая полость открывается отверстием, а кверху суживается и сообщается с областью шеи. Полость заполнена жировой клетчаткой, в которой заложены нервы, сосуды и лимфатические узлы. Для. более точного описания топографии сосудов и нервов переднюю стенку подкрыльцовой полости делят на 3 треугольника, расположенных последовательно один под другим. Самый верхний образован ключицей и верхним краем m. pectoralis minor - trigonum clavipectorale. Средний соответствует m. pectoralis minor - trigonum pectorale. Нижний ограничен нижним краем m. pectoralis minor, нижним краем m. pectoralis major и m. deltoideus - trigonum subpectoral.
На задней стенке cavum axillare находится треугольное пространство, образованное хирургической шейкой плеча (латерально), m. teres major (снизу) и m. subscapulars (сверху), которое делится вертикально длинной головкой m. triceps на два отверстия.
1. Латеральное, четырехстороннее, foramen quadrilaterum, образованное названными мышцами и костью (в нем проходит a. circumflexa humeri posterior и n. axillaris).
2. Медиальное, трехстороннее, foramen trilaterum (в нем проходит a. circumflexa scapulae,) ограниченное только названными мышцами.
Между мышцами, фасциями и костями верхней конечности имеются пространства, каналы и борозды, в которых залегают сосуды и нервы. Знание их важно для хирургии.
Sulcus n. radialis плечевой кости, будучи покрыт трехглавой мышцей плеча, превращается в канал, canalis humeromuscularis, s. canalis n. radialis, s. canalis spiralis (в нем проходит названный нерв в сопровождении а. и v. profiindae brachii).
На передней поверхности плеча, между m. brachialis и краями m. biceps hrachii расположены две борозды: sulcus bicipitalis medialis et lateralis. Из них более глубокая медиальная, sulcus bicipitalis medialis, служит ложем для сосудисто-нервного пучка плеча.
Впередилоктевого сустава, в области локтевого сгиба, лежит локтевая ямка, fossa cubit i, ограниченная т. brachioradialis (латерально) и m. pronator teres (медиально). Дно ямки и верхнюю границу ее образует m. brachialis.
Между мышцами предплечья находятся три борозды:
1. Медиальная, локтевая, sulcus uinaris: между m. flexor carpi ulnaris (медиально) и m. flexor digitorium superficialis (латерально). В ней проходят локтевой нерв, артерия и вены.
2. Латеральная, лучевая, sulcus radialis: между m. brachioradialis (латерально) и m. flexor carpi radialis (медиально). В ней проходят соименные нерв, артерия и вены.
3. Срединная, sulcus medianus: между m. flexor carpi radialis (латерально) и m. flexor digitorum superficialis (медиально). В ней проходит n. medianus.
В области лучезапястного сустава находятся три канала, получающиеся благодаря наличию здесь retinaculum flexorum. Перекидываясь в виде мостика от eminentia carpi ulnaris к eminentia carpi radialis, он превращает желоб между названными возвышенностями, sulcus carpi, в канал, canalis carpalis, а раздваиваясь в лучевую и локтевую стороны, образует соответственно canalis carpi radialis и canalis carpi ulnaris. В локтевом канале идут локтевые нерв и сосуды, которые продолжаются сюда из sulcus ulnaris предплечья. В canalis carpi radialis лежит сухожилие m. flexor carpi radialis, окруженное синовиальным влагалищем. Наконец, в canalis carpalis находятся 2 отдельных синовиальных влагалища: 1) для сухожилий mm. flexores digitorum superficialis et profiindus и 2) для сухожилия m. flexoris pollicis longus (рис. 95).
Первое vag. synovialis communis mm. flexorum представляет расположенный медиально объемистый мешок, охватывающий 8 сухожилий глубокого и поверхностного сгибателей пальцев. Вверху он выступает на 1-2 см проксимальнее retinaculum flexorum, а внизу доходит до середины ладони. Только на стороне мизинца он продолжается вдоль сухожилий сгибающих егодлинных мышц, окружая их и достигая вместе с ними основания дистальной фаланги V пальца.
Второе влагалище, vag. tendinis m. flexoris pollicis longi, расположенное латерально, представляет длинный и узкий канал, в котором заключено сухожилиедлинного сгибателябольшого пальца. Вверху влагалище также выступает на 1-2 см проксимальнее retinaculum flexorum, а внизу продолжается по ходу сухожилия до основания дистальной фаланги I пальца. Остальные 3 пальца имеют отдельные влагалища, vag. synoviales tendinum digitorum (manus), охватывающие сухожилия сгибателей соответствующего пальца. Эти влагалища простираются от линии пястнофаланговых сочленений до основания ногтевых фаланг. Следовательно, II-IV пальцы на ладонной стороне имеют изолированные влагалища для сухожилий своих общих сгибателей, а на отрезке, соответствующем дистальным половинам пястных костей, они совсем их лишены.
В последнее время высказывается мнение о том, что vagina synovialis communis mm. flexorum, охватывая сухожилия V пальца, в то же время не окружает со всех сторон сухожилий II-IV пальцев; считают, что оно образует три выпячиваия, одно из которых расположено впереди сухожилий поверхностных сгибателей, другое между ними и сухожилиями глубокого сгибателя, а третье - позади этих сухожилий. Таким образом, локтевое синовинальное влагалище является истинным синовиальным влагалищем только для сухожилии V пальца.
Сухожильные влагалища на ладонной стороне пальцев покрыты плотной фиброзной пластинкой, которая, прирастая к гребешкам по краям фаланг, образует на каждом пальце костно-фиброзный канал, окружающий сухожилия вместе с их влагалищем. Фиброзные стенки канала очень плотны в области тел фаланговых костей, где они образуют поперечные утолщения, pars anularis vaginae fibrosae. В области суставов они гораздо слабее и подкрепляются наискось перекрещивающимися соединительнотканными пучками, pars cruciformis vaginae fibrosae. Находящиеся внутри влагалища сухожилия связаны с их стенками посредством тонких брыжеек, mesotendineum, несущих кровеносные сосуды и нервы.
В рамках плечевого пояса и свободной верхней конечности мышцы ограничивают ряд анатомо-топографических образований (ямки, полости, отверстия, каналы и борозды), в которых проходят сосуды и нервы, что имеет важное прикладное значение. Подмышечная ямка, fossa axillaris - находится в regio axillaris. При отведенной руке через кожу видны контуры мышц, ограничивающих ямку: спереди - нижний край, m. pectoralis major, сзади (медиально) - нижний край, m. latissimus dorsi и m. teres major, медиально - условной линией, соединяющей края названных мышц на грудной клетке, а со стороны (латерально) - линией, соединяющей эти края на внутренней поверхности плеча. Если снять кожу, подкожную клетчатку, лимфатические узлы и подмышечную фасцию подмышечной ямки, открывается подмышечная полость. Подмышечная полость, cavum axillare - находится глубже подмышечной ямки. Она имеет форму четырехсторонней пирамиды, основание которой обращено вниз и в сторону, а "вершина" вверх и присередньо. Основа подмышечной полости открывается широким отверстием - нижней апертуры, apertura inferior, границы которой соответствуют границам fossa axillaris. Верхняя апертура, apertura superior, расположенная между ключицей (спереди); первым ребром и верхним краем лопатки (сзади), она соединяет паховую полость с участком шеи. Cavum axillare ограничена четырьмя стенками: передней - mm. pectoralis major et minor-, задней - mm. latissimus dorsi, teres major, subscapularis; медиальной - m. serratus anterior, латеральной - плечевая кость с m. coracobrachialis и короткой головкой m. biceps brachii. Cavum axillare заполнена жировой клетчаткой, в которой расположены сосуды, нервы и лимфатические узлы. Переднюю стенку подмышечной полости подразделяют на три треугольника: 1) подгрудной, trigonum subpectoral - ограничен нижним краем mm. pectoralis major et minor, 2) ключично-грудной, trigonum clavipectorale - образован ключицей и верхним краем m. pectoralis minor; 3) грудной, trigonum pectorale - отвечает m. pectoralis minor. На задней стенке подмышечной полости находятся два отверстия: трехсторонний и четырехсторонний: трехстороннее отверстие, foramen trilaterum, ограничено: верхняя стенка - m. subscapularis; нижняя - m. teres major, латеральная - caput longum m. triceps brachii; четырехстороннее отверстие, foramen quadrilaterum, ограничено: верхняя стенка - m. subscapularis; нижняя - m. teres major, медиальная - caput longum m. triceps brachii; латеральная - хирургическая шейка, os humerus. Через трехстороннее отверстие проходит a. circumflexa scapulae, а через четырехстороннее - a. circumflexa humeri posterior et n. axillaris. Канал лучевого нерва, canalis nervi radialis (плечевой-мышечный канал, canalis humeromuscularis), - расположен на задней поверхности плеча, образованный sulcus n. radialis и трехглавой мышцей плеча, m. triceps brachii. Канал имеет спиралевидных ход, в нем проходит лучевой нерв, глубокая артерия плеча и вены. На передней поверхности плеча между m. brachialis и m. biceps brachii расположены две борозды: sulcus bicipitalis medialis et lateralis. Локтевая ямка, fossa cubitalis - расположена спереди локтевого сустава в переднейлоктевой области; она ограничена: сбоку - m. brachioradialis и при средне - m. pronator teres, дно ямки и верхний край образует m. brachialis. В локтевой ямке выделяют две борозды: латеральную двуглавой мышцы, sul. bicipitalis lateralis, и медиальную, sul. bicipitalis medialis. Боковую борозду извне ограничивает плече-лучевая мышца, а медиальную - плечевая мышца. Медиальную локтевую борозду сбоку ограничивает круглый пронатор, а медиально - плечевая мышца. В локтевой ямке проходит плечевая артерия, вены, которые ее сопровождают, и срединный нерв. Между мышцами предплечья на передней поверхности находятся три борозды: 1) локтевая борозда, sulcus ulnaris - ограниченная m. flexor carpi ulnaris и m. flexor digitorum superficial, в ней проходит локтевой нерв, артерия и вены; 2) лучевая борозда, sulcus radialis - ограниченная m. brachioradialis и m. flexor carpi radialis, в ней проходит одноименный нерв, артерия и вены; 3) срединная борозда, sulcus medianus - ограниченная m. flexor carpi radialis и rn. flexor digitomm superficial, в ней проходит срединный нерв, n. medianus. В области лучезапястного сустава расположен канал запястья, canalis carpi и canalis carpi ulnaris, s. spatium interaponeuroticum Guyoni, а также проходят два синовиальные влагалища: для сухожилий m. flexor digitorum superficial etprofundus и сухожилия m. flexorpollicis longus. Канал запястья, canalis carpi - расположен над дистальным рядом костей запястья. Задняя стенка его образована ossa trapezium, trapezoideum, сариtatum и связками, которые укрепляют суставы между ними. Передней стенкой канала является retinaculum flexorum, которая перекидывается над бороздой запястья. Длина канала в среднем составляет 2,5 см, ширина 2-2,5 см, а глубина 1,3-1,5 см. Содержимым пястного канала является сухожилия сгибателей пальцев, расположенных в синовиальных влагалищах (общим синовиальным влагалищем сгибателей и влагалищем сухожилия длинного сгибателя большого пальца). В канале в синовиальном влагалище плотно прилегает срединный нерв, n. medianus. Анатомическая табачница - представляет собой промежуток треугольной формы, которая ограничена спереди и снаружи m.extensor pollicisbrevis и m. abductor pollicis longus, а сзади - сухожилием m. extensor pollicis longus. Дно анатомической табачницы образованной ладьевидными и трапециевидными костями. Вершиной ее является basis os metacarpalis (И), а основанием - наружный край лучевой кости.
6.Топографиянадплечья. Ключица может быть прощупана на всемее протяжении. Внутренний конецопределяется в яремной вырезке, а дляопределения наужного следует сначалапрощупать верхушку акромиальногоотростка лопатки: кнутри от нее находитсянаружный конец ключицы. От медиальнойполовины нижнего края ключицы начинаетсям.pectoralismajor,от латеральной трети – м. дельтоидеус.Промежуток между этими частями,составляющие 1/6 нижнего края ключицы,остается свободным от мышц, это- основаниетреугольника, называемого трегонумдельтоидео пекторале. Границамитреугольника являются: сверху – ключица,снаружи- м. дельтоидеус, снутри- м.пекторалис майор. На коже этомутреугольнику соответствует подключичнаяямка, в глубине которой всегда можнопрощупать клювовидный отросток лопатки.Сзади на лопатке, отчетливо прощупываетсялопаточная ость с акромиальным отростком.Ниже может быть прощупан большой бугорокплечевой кости, а при опущенной руке- ив положении супинации, можно кнутри отбольшого бугорка определить желобок.он проходит книзу по срединной линииплеча и соответствует межбугорковойборозде ключевой кости, в которой лежитсухожилие длинной головке двуглавоймышцы. Кнутри от желобка можно определитьмалый бугорок плечевой кости. Оба бугоркапрощупываются под дельтовидной мышцейпри вращательных движениях плеча. Приотведении руки выявляется подмышечнаяямка, спереди ее ограничивает хорошозаметный и прощупываемый край большойгрудной мышцы. Тот час под ним можнопрощупать сухожилие короткой головкидвуглавой мышцы лежащую вдоль него свнутренней стороны ключево- плечевуюмышцу. у внутреннего края последнеголежит а. аксилярис, пульсация которойхорошо определяется.
22ЛИЦЕВОЙ ОТДЕЛ ГОЛОВЫ ОБЩИЕ ДАННЫЕ Клицевому отделу головы относятся полостиглазниц, носа, рта. Эти полостис примыкающими к ним частям лицаприводятся как отдельные области (regioorbitalis,regionasalis,regiooris);к области рта примыкает под-бородочная область - regiomentalis.Остальнаячасть лица рассматриваетсякак боковая об ластьлица (regiofacialislateralis), состоящая из трех меньшихобластей£*щечной (regiobuccalis),С* околоушо-жевательной (regioparotideomasseterica)иЗглубо-койобласти лица (regiofacialispro-funda).В щечной области располагаетсябольшая часть мимических мышц, вследствеиечего ее можно назватьобластью мимических мышц.В околоушно-жевательной области иглубокой области лица находятсяорганы, относящиеся к жевательномуаппарату, вследствие чегоих можно объединить в челю-стно-жевательнуюобласть.Кожалица тонка и подвижна.В подкожножировой клетчатке, количествокоторой может резко изменятсяу одного и того же человека(a.maxillarisexterna- BNA)и maxillaris(a.maxillarisinterna- BNA).Кроме того,в кровоснабжении лица принимает участие и a. ophthalmica (из a. carotisinterna).Сосуды лица образуют обильную сеть схорошо развитыми анастомозами,чем обеспечивается хорошее кровоснабжениимягких тканей. Благодаря этому ранымягких тканей лица, как правило, заживаютбыстро, а пластические операции налице заканчиваются благоприятно Венылица образуют две сети: поверхностнуюи глубокую. Первая составляетиз дух вен: лицевой и позадичелюстной.Лицев ая вена, v.facialis(v.facialisanterior-BNA),сопровождает лицевую артерию, причёмначальный отделвены (у внутреннего угла глаза) называетсяугловой веной (v.angularis),котораяанастомозирует с верхней глазничнойвеной. Позадичелюстная вена v.retromandibularis(v.facialisposterior-BNA),образуется путем слияния v.temporalicsuperficialisи w.maxillaresи собирает кровь от областей, снабжаемыхконечными ветвями наружной соннойартерии. V.facialisсвязана с крыловиднымсплетением посредством v.facieiprofunda,проходящей у переднего краяжевательной мышцы, примерно на уровнеугла рта. V.facialis,приняв в себяv.retromandibularis,впадает в v.jugularisi nterna 1 Глубокаявенозная сеть представлена в основномкрыловиднымсплетением - р1Ш1й 1, ГТ рг У£ г "^ рл ": -лежащим между ветвью нижней челюстии крыловидными мышцами. Отток венознойкрови из этого сплетения совершаетсяпо vv. maxilares. Кроме того, - и это особенно важно спрактической точкизрения - крыловидное сплетение связанос пещеристой пазухой твердой мозговойоболочки посредством эмиссариев и венглазницы (см. рис. 288), а верхняяверхняя глазниче аявенаанастомозиру ет,как уже сказано, с угловой веной.Вследствее обилия анастомозов междувенами лица и венозными пазухамитвердой мозговой оболочки гнойныепроцессы на лице (фурункулы, карбункулы)нередко осложняются воспалением мозговыхоболочек, флебитами пазухи т. п. Лимфатические сосуды тканеймедиальных отделов лица направляютсяк подчелюстным и подподбородочнымузлам. Часть этих сосудов прерываетсяв щечных узлах (nodilymphaticibuccates;facialesprofundi- BNA),лежащих на наружнойповерхности щечной мышцы, часть - вчелюстных узлах (nodilymphaticimandibulares),лежащих у переднего края жевательноймышцы, нескольковыше края нижней челюсти Лимфатическиесосуды тканей_медиальных отделов лица,уш нойраковины и височной областинаправляются"к~узлщ]" лЪжацдам"ТГРбласгиоколоушнойжелезы, причем часть лимфатических"сосудовушной раковиныоканчиваетсяв за^щныхлим^аж&ескшиод^Цпо^ lymphaticiretroauriculares).Вобласти gl.parotisимеется две группы связанных междусобой околоушных лимфатическихузлов, из которых одна лежит поверхностно,другая - глубоко; nodilymphaticiparotideisuperficialesи profundi.Поверхностные околоушные уз лырасполагаютсятгиб~о вне капсулы железы,либо тотчас под капсулой; одни из нихлежат впереди козелка ушной раковины(nodilymphaticiauricularesanteri-ores- BNA),другие - ниже ушной раковины, вблизизаднего края нижнего полюсаоколоушной железы. Глубокие околоушныеузлы лежат в толще железы,преимущественно по ходу наружной соннойартерии. Отоколо ушныхузлов лимф аоттекает в г лубокиешейные лимфатические узлыЛимфатическиесосуды глазницы проходят через нежнююглазничную щельи заканчивается частью в щечных узлах,частью в узлах, расположенных набоковой стенке глотки. Лимфатическиеотделы от передних отделов полостейноса и рта заканчиваютсяв подчелюстных и подбородочных узлах.Лимфатические сосуды от заднихотделов полостей рта и носа, а также относоглотки собираются частью в заглоточныеузлы, расположенные в клетчаткеокологлоточного пространства, частьюв глубокие шейные узлы. Двигательныенервы на лице относятся к двум системам:лицевогонерва и третьей ветви тройничного.Первый снабжает мимическую, второй- жевательную мускулатуру. Ли ц е вой н е р в по выходе из костного канала (canalisfacialis)через foramenstyldmastoideumвступает втолщу околоушной слюнной железы. Здесь онрассыпается на многочисленные ветви,образующие сплетение. Отмечается группрадиально расходящихся ветвей лицевогонерва- височные, скуловые, щечные, краеваяветвь нижней челюсти и шейная ветвь.Третьяветвь тройничного нерва снабжает, помиможевательныхмышц - mm.masseter,temporaJis,pterygoideuslateralis(extemus- BNA)и medialis(internus- BNA),переднее брюшко m.digastricusи m.mylohy-oideus.Иннервациякожи лица осуществляется преимущественноконечнымиветвями всех трех стволов тройничногонерва, в меньшей степени - ветвямишвейного сплетения (в частности, большимушным нервом). Ветви тройничногонерва для кожи лица выходят из костныхканалов, отверстия которыхрасположены на одной вертикальнойлинии: foramen тройничногонерва, forameninfraorbitaleдля п. infraorbitalisиз второй ветви тройничногонерва и jbramenтепЫедля п. mentalisиз третьей ветви тройничногонерва (рис. 289). Между ветвями тройничногоилицевого нервовна лице образуютсясвязи. Проекциикостных отверстий, через которые проходятнервы,таковы. Forameninforaorbitaleпроецируется на 0,5 см книзу от серединынижнегоглазничного края. Foramenmentaleпроецируется чаще всего на серединевысоты тела нижней челюсти, между первыми вторым малым коренным зубом.Foramenmandibulare,ведущее в канал нижней челюсти ирасполагающееся на внутреннейповерхности её ветви, проецируется состороны полости ртана слизистой щеки на середине расстояниямежду передним и задним краем ветвинижней челюсти, на 2,5-3 см кверху отнижнего края. Значение указанныхпроекций заключается в том, что имипользуются в клинике для анестезииили блокады нервов при невритах.
17ОБЛАСТЬ ГОЛЕНИ ( REGIO CRURIS ОБЩАЯХАРАКТЕРИСТИКА Областьголени ограничена двумя горизонтальнымиплоскостями: верхней,проходящей через бугристость большеберцовойкости, и нижней, проходящей надоснованиями обеих лодыжек. Областьделитсянадве- regio cruris anteriorиregio cruris posterior. Границамежду названными областями проходитповнутреннему краю большеберцовой кости(медиально) и борозде, отделяющеймалоберцовые мышцы от икроножной мышцы(латеральноСобственнаяфасция голени на большей части еепротяжения обладает значительнойплотностью. От внутренней поверхностиее отходят по направлению k sмалоберцовойкости прочные пластинки, играющие рольперегородок: septumintermusculareanteriusи posterius,из которых первая прикрепляется кпереднему краюмалоберцовой кости, вторая - к заднему.Вместе с обеими костями голени имежкостной перепонкой эти перегородкиразграничивают три костно-фиброз-ныхвлагалища, или мышечных ложа: переднее,наружное и заднее
НАРУЖНЫЕ ОРИЕНТИРЫ Передне-внутренняяповерхность большеберцовой костине покрыта мышцами и поэтому прощупываетсянавсем протяжении. Легко доступныисследованию на большеберцовой костимедиальная лодыжка, cristatibiae(margoanterior- PNA),tuberositastibiaeи медиальный край кости. Малоберцоваякость на большей части своегопротяжения окружена мышцами, так чтопрощупывается лишь ее головка (вверху)и латеральная лодыжка спримыкающей к ней частью кости (внизу).Впередне-наружном отделе голени пальпациейопределяетсяжелобок, отделяющий группу наружных(малоберцовых)мышц от группы передних (разгиба-тельных)мышц. В задней голени легко прощупываетсяахиллово сухожилие. ПЕРЕДНЯЯОБЛАСТЬ ГОЛЕНИ ( REGIO CRURIS ANTERIOR ) Кожапередней области голени сравнительномалоподвижна. Проходящие в подкожнойклетчатке и подповерхностной фасцией вены вливаютсяс медиальнойстороны в v.saphenamagna,с латеральной - в v.saphenaparva.Поверхностные нервы, расположенныемедиально, являются ветвями п. saphenus,латеральнопп. cutaneussuraelateralisи peroneussuperficialis(см.рис. 87).
Собственнаяфасция (fasciacruris)вверху прочно срастается с мышцами,которые частично от нее начинаются, иприкрепляется здесь к caputfibulaeи tuberositastibiae.В нижнем отделе голени собственнаяфасция образуетretinaculummm.extensorumsuperius(lig.transversumcruris- BNA),идущую спередиот одной лодыжки к другой. Мышцыпередней области голени залегают впереднем и наружном ко-^£стно-фиброзныхвлагалищах. JgpejHgeкостнгьфиброзное влагалище образуют:фасция голени - спереди, межкостнаяперепонка - сзади, большеберцо-ваякость - медиально и передняя мышечнаяперегородка с малоберцовой костью- латерально. Оно заключает в себеразгибающие мы шцы,переходя- щиена тыл стопы, передние большеберцовыесосуды и глубокий малоберцовыйнерв (рис. 111). Вверхней половине переднего вместилищанаходятся две мышцы - r m.tihialisqptftrinT(медиально) и. m.extensordigitorumlongus(латерально), а в нижней- три мышцы, причем третья - m.extensorhallucislongus- располагается междудвумя предыдущими. Все эти мышцы берутначало, помимо фасции голении межкостной перепонки, также от костейголени. Между мышцами располагаетсясосудисто-нервный пучок, состоящий изa.tibialisanteriorс двумя венамии п. peroneusprofundus.Наружное костно-фиброзноевлагалищ еобразуют: малоберцовая кость, фасцияголени и две отходящие от нее межмышечныеперегородки. Оно содержитгруппу малоберцовых мышц (mm.peroneuslongusи brevis),отводящих и пронирующих 1стопу, и п. peroneussuperficialis.Сухожилия названных мышц, начинающихсяот малоберцовой кости, перёхоДят настопу позади латеральной лодыжки.
Междудлинноймалоберцовой мышцейи малоберцовойкостью в верхней третиголени находится канал -.canalismusculoperoneussuperior.В канале лежит конечный отдел общегомалоберцового нерва, а также возникающийв результатеего деления поверхностный малоберцовыйнерв.
ЗАДНЯЯОБЛАСТЬ ГОЛЕНИ (REGIOCRURISPOSTERIOR)Кожазадней области голени более подвижна,чем кожа передней области.Поверхностные вены задней областипредставлены двумя крупными стволами,расположенными между поверхностной исобственной фасцией. Из низ v.saphenamagnaв сопровождении.п. saphenusпроходит по внутренней поверхностиголени, тотчас кзади от медиальногокрая большеберцовой кости, а v.saphenaparva- по ее задней поверхности. V.saphenaparvaобычно лежит междуповерхностной и собственной фасциейлишь на стопе и в нижней половине(или в нижней трети) голени. Направляяськверху, вена прободает собственнуюфасцию и проходит далее в канале Пироговамежду ее листками соответственноборозде, образованной икроножной мышцей,до подколенной ямки, где впадает в v.poplitea.Кожныенервы являются ветвями rm.saphenus 2(изнутри), cutaneussuraemediaiis(изн^три^и сзади), cutaneussuraelateralis(сзади и снаружи). Задняя ветвьпоследнего - ramuscommunicansperoneus- примерно на середине голенипрободает фасцию и дальше внизусоединяется с п. cutaneussuraemediaiis,образуявместе с ним п. sujralis(см. рис. 87). Последний в сопровожденииv.saphenaparvaпроходит позади латеральной лодыжки.До соединения с упомя-" нутой ветвью п.cutaneussuraemedialisпроходит в толще фасции рядом с v.saphenaparva,пронизывая фасцию у начала ахилловасухожилия. Подповерхностным листком собственнойфасции голени расположен слойповерхностных сгибателей, из которыхближе к коже лежитикроножная мышда,л за ней - длинноетонкое сухожилие подошвенной мышцы.Глубже располагается камбалрвиднаямышца (щ. soleus),отделенная от икроножной листком фасциии начинающаяся от обеих костей голени.Начало мышцы подкрепляется особымисухожильными пучками, которые образуютдугу (arcustendineusm.solei),перекидывающуюся в виде мостика надмежкостнымпромежутком голени. Все три мышцыповерхностного слоя в нижнейтрети голени образуют общее мощноесухожилие - tentocalcaneus,s.Achillis,прикрепляющееся к бугру пяточной кости(tubercalcanei).Ахилловосухожилие, по НГ Й. Пирогову, имеетдвойное влагалище, причемнаружное образовано собственной фасциейголени, а внутреннее, непосредственноприлегающее к сухожилию, напоминает посвоему строению синовиальную оболочкуи лучше выражено на задней поверхностисухожилия.
Подслоем поверхностных сгибателей лежитглубокий листок фасции голени,который дает две пластинки: одна из нихпокрывает глубокую поверхностьm.soleus,а другая - заднюю поверхность глубокихсгибателей.
Засчет обеих пластинок образуется влагалищезаднего сосудисто-нервногопучка голени, состоящего из yasatibialiaposteriora,n.tibialisи vasaperonea(рис. 112). В верхней трети голени, надarcusm.solei,задний сосудисто-нервныйпучок располагается на фасции, покрывающейподколенную мышцу. Проходяпод сухожильной дугой камбаловидноймышцы, сосудисто-нервный пучокрасполагается на фасции, покрывающейзаднюю болыиеберцовую мышцу идлинный сгибатель пальцев, будучи сзадипокрыт рыхлой клетчаткой, прилегающейк передней поверхности камбаловидноймышцы. С появлением хорошовыраженной глубокой фасции, т. е. науровне начала длинного сгибателябольшогопальца, сосудисто-нервный пучокпокрывается ею сзади, уходя в тщ? бокоеложе. Самыйглубокий слой задней области голенисоставляет группа глубоких сгибателей.Она заключена в глубоком ложе голени,которое образуют: спередиmembranainterosseacruris,с боков - болыиеберцовая и малоберцоваякости,сзади - глубокий листок фасции голени.Под этим листком лежат три мышцы,расположенные в один ряд: медиально -m.flexordigitorumlongus(начинаетсяот большеберцовой кости), латерально -m.flexorhallucislongus,самаямощная мышца глубокого слоя (начинаетсяот малоберцовой кости) и посерединемежду ними - m.tibialisposterior(начинается от межкостной перепонкии примыкающих краев берцовых костей,прикрепляется к бугристости ладьевиднойкости, к промежуточной и латеральнойклиновидным костям). Ещене дойдя до медиальной лодыжки, сухожилиезадней большеберцовой мышцыперекрещивается с сухожилием длинногосгибателя пальцев и вследствиеэтого располагается тотчас позадилодыжки.
ГЛУБОКАЯКЛЕТЧАТКА ГОЛЕНИ Наибольшеезначение для развития глубоких флегмонголени имеет клетчжпнц локализующаясяв глубоком фасциальном ложе голени, гдезаложены глубокие сгибатели я проходятокруженные своим фасциальным влагалищемзадние большебердрвые сосуды, малоберцовыесосуды и болыиеберцовый нерв. Ихсопровождают довольно многочисленныелимфатическиесосуды, по ходу которых нередкорасполагаются небольшие вставочныелимфатическиеузелки. Кверху клетчатка глубокого ложаголени сообщается с клетчаткойподколенной ямки, кпереди - склетчаткой переднего межмышечногопромежутка по ходу переднейбольшеберцовой артерии, книзу - по ходусухожилий глубоких сгибателей голении клетчатки,сопровождающей задние болынеберцовыесосуды и болыдеберцовый нерв, черезcanalismalleolarisс клетчаточным пространством подошвы.
18ОБЛАСТЬ СТОПЫ ( REGIO PEDIS ) НАРУЖНЫЕОРИЕНТИРЫ
Настопе, помимо лодыжек, можно прощупатьпод ними, с двух сторон, calcaneus,бугорок который - sustentaculumtali- распознается под медиальнойлодыжкой (на расстоянии 2,5 см книзу отнее) в виде поперечного узкого выступа.По внутреннему краю стопы на расстоянии4 см книзу и кпереди от лодыжки определяетсяладьевидная кость с ее бугристостью.Кзади от ладьевиднойкости, между ней и лодыжкой, можноопределить головку таранной кости,отделенную от ладьевидной поперечноидущей щелью.
Кпередиот ладьевидной кости, на расстоянииоколо 3 см от нее, менее отчетливопрощупывается основание Iплюсневой кости, затем головка этойкости,за которой следует первая фалангабольшого пальца. Понаружному краю стопы можно прощупатьпяточную кость, на которой на расстоянии2,5 см книзу и несколько кпереди отлатеральной лодыжки можноопределить узкий костный выступ (trochleaperonealis):кпереди от него лежитсухожилие m.peroneusbrevis,кзади - сухожилие т. peroneuslongus.Кпередиот trochleaна наружном крае стопы определяетсярезко выступающая бугристость- tuberositasossismetatarsalisV.Тотчаскнаружи от сухожилия длинного разгибателябольшого пальца можнопрощупать пульс на a.dorsalispedisТЫЛ СТОПЫ(DORSUMPEDIS)Вповерхностных слоях находится венозноесплетение - retevenosumdorsalepedis,из медиального отдела которого возникаетv.saphenamagna,из латерального- v.saphenaparva.Дистально от венозной сети находитсясоединяющаяся с ней arcusvenosumdorsalispedis,куда впадают тыльные плюсневые вены.
Кожаобласти снабжается ветвями nn.saphenus,suralis,peroneussuperficialisи profundus.N. peroneussuperficialisдает на тыле стопы nn.cutaneusdorsalismedialisи intermedius,an.suralis,идущий по латеральному краю стопы, носитназвание п. cutaneusdorsalislaterelis.Подкожей, между головками плюсневых костей,лежат синовиальные сумки:три медиальные имеются всегда, четвертая- непостоянна. Собственнаяфасция области - fasciadorsalispedis- являетсяпродолжением фасции голени. Вместе сглубокой фасцией, которая расположенана плюсневых костях и тыльных межкостныхмышцах, она образует мешок,заключающий в себе сухожилия длинныхразгибателей, мышечные частии сухожилиякоротких разгибателей, п.peroneusprofundusи a.dorsalispedis(с венами). Сухожилиядлинных разгибателей проходят каждоев своем влагалищепод reticunaculummm.extensoruminferius.Из них сухожилие m.tibialisanteriorприкрепляется к медиальной клиновиднойи Iплюсневой костям; остальныесухожилия идут к фалангам пальцев. Вовторомслоележитm. extensor digitorumbrevis ит.extensor hallucis brevis. Сосудисто-нервныйпучок тыла стопы составляется из А.дорсалис педисс двумя сопровождающими венами и_п.peroneusprofundus.Apтерияпроходит кнаружи от сухожилия m.extensorhallucislongus(между ним и extensordigitorumlongus),будучи прикрыта в дистальном отделесухожилием короткого разгибателябольшого пальца (рис. 121). Не доходя допервого межплюсневогопромежутка, a.dorsalispedisотдает проходящую под короткимразгибателемпальцев a.arcuata(из последней возникают aa.metatarseaedorsales,дающиеaa.digitalesdorsales),а затем в межплюсневом промежуткераспадаютсяна две ветви: 1) a.metatarseadorsalisI,служащую продолжением ствола, и 2) ramusplantarisprofundus,переходящую на подошву через первыймежплюсне-выйпромежуток и участвующую в образованииarcusplantaris(соединяется с а. plantarislateralis).N. peroneusprofundusлежит кнутри от артерии, но часто икнаружиот нее. Нерв отдает ветвь короткомуразгибателю пальцев и чувствительныеветви - к коже первого межпальцевогопромежутка и обращенных друг к другусторон Iи IIпальцев.
ПОДОШВА(PLANTAPEDIS)Кожа подошвыплотна и толста, подкожная клетчаткасильно развита и пронизана мощнымифиброзными пучками, исходящими отподошвенного апоневроза.Между клетчаткой и апоневрозом имеетсянесколько синовиальныхсумок в области пяточного бугра и науровне первого и пятого плюсне-фа-ланговыхсочленений). Подошвенныйалоневроз (aponeurosisplantaris),содержащий сильновыраженные сухожильные пучки, простираетсяот пяточного бугра до головок плюсневыхкостей. На уровнеэтих головок поперечные и продольныеволокна подошвенного апоневрозаобразуют комиссу-ральныеотверстия, подобныетем, какие имеются на ладони Фасциальныеложа и каналы подошвы.Подапоневротическое пространствоподошвы идущими вглубь отапоневроза перегородками и глубокой(межкостной) фасцией разделенона четыре вместилища, или ложа, длямускулатуры подошвы. Перегородкиотходят в области sulcusplantarismedialis(между m.flexordigitorumbrevisи m.abductorhallucis)и sulcusplantarislateralis(Me-ждуm.flexordigitorumbrevisи m.abductordigitiminimi)и связывают подошвенныйапоневроз с длинной связкойподошвы; они лучше всего выраженыв переднем отделе предплюсны.Глубокое ложе заключает межкостныемышцы, остальные три принадлежатподошвенным мышцам;из них медиальное ложе содержитмышцы большого пальца, лате-иьное- мышцы малого пальца, среднее- остальные мышцы (рис. 123).Таким образом, среднее ложе содержитm.flexordjgitorumbrevis
(наиболее поверхностный слой), глубокуюфасцию подошвы, м.quadratusplantae,сухожилия м. flexordigitorumlongus(и тт. lumbricales)и т. adductorhallucis.Медиальное ложе заполняют mm.flexorhallucisbrevis,abductorhallucisи сухожилие m.flexorhallucislongus.Латеральное ложе занимают мышцымалого пальца: mm.abductorи flexordigitiminimibrevis.Латеральное и медиальное ложа подошвыобычно бывают изолированными)тогда как среднее ложе сообщается сглубоким ложем голени посредством трехканалов, переходящих один в другой.Непосредственно со средним ложемсоединяетсяподошвенный канал, который проксимальнопереходит в пяточный канал;последний переходит в лодыжковый канал,сообщающийся с глу-симложем задней области голени. Подошвенныйканал находится в глубоких слояхпредплюсны, под сводом стопы.Стенки подошвенного канала образованы:с боков - фасциальными перегородками,сверху – длинной связкой подошвы, снизу– глубокой фасцией подошвы, расположенноймежду коротким сгибателем пальцев иквадратной мышцы подошвы. Содержимымподошвенного канала являются м. квадратусплантаре, сухожилия длинных сгибателейи оба сосудисто- нервных пучка подошвы..Дистально подошвенный канал ведет вклетчаточную щель среднегофасциального ложа. Флегмоныстопы, как правило, локализуются вклетчаточном пространстве среднеголожа подошвы. Дальнейшие путираспространения гноя при этой флегмонепреимущественнотаковы: 1) прободение гноем переднейчасти апоневроза с образованиемподкожного абсцесса: 2) вдольчервеобразных мышц и косой головкиприводящей мышцы большогопальца гной может перейти в межпальцевыепромежутки, на боковые и тыльную стороныпальцев; 3) распространение гноя натыльную поверхность стопы вдоль глубокойподошвеннойветви тыльной артерии стопы; 4) самоетяжелое осложнение - распространениегноя по canalismalleolaris(вдоль сухожилий сгибателей пальцев илатерального подошвенногососудисто-нервного пучка) на глубокоефасциальное ложе голени. Сосуды и нервыподошвы (рис.124 и 125). Из двух подошвенных артерийa.plantarismedialisразвита слабее и идет вдоль медиальнойперегородки (вsulcusplantarismedialis).A.plantaris.lateralis- крупная конечная ветвь а. tibialisposterior.Она проходит между m.flexordigitorumbrevisи т. quadratusplantae,затем вдоль латеральной перегородки(в sulcusplantarislateralis)до основанияVплюсневой кости, на уровне которогонаправляются кнутри, образуядугу - arcusplantaris.Последняя расположена под косой головкойприводящеймышцы большого пальца и соединяется сглубокой подошвенной ветвьютыльной артерии стопы. От дуги отходятаа. metatarseaeplantares,из которыхвозникают аа. digitalesplantares.Нервы (nn.plantaresmedialisи lateralis)сопровождают одноименные артерии.От нервов отходят ветви к мышцам подошвыи плюсневым костям, а также подошвенныепальцевые нервы. ПАЛЬЦЫ(DIGITI)Натыльной поверхности пальцев кожа тонка,на подошвенной - плотна и развита ввиде подушек. Дорсальный апоневроз, вкоторый переходят сухожилияразгибателей, прикрепляется латеральнымичастями к основаниям концевых фаланг,средними - к основаниям средних фаланг.Сухожилиядлинного сгибателя прикрепляются коснованиям концевыхфаланг, сухожилия короткого прободаютсясухожилиями длинного и прикрепляютсяк основаниям средних фаланг. На каждомпальце сухожилия обоихсгибателей заключены в общее синовиальноевлагалище. Вотличие от кисти синовиальные влагалищаIи Vпальцев стопы не образуюттаких длинных синовиальных мешков,какие идут вдоль всей кисти и заканчиваютсяна предплечье. На всех пальцах стопысиновиальные влагалища сухожилийсгибателей оканчиваются слепо, примернона уровне головок плюсневых костей.Сосудыи нервы проходят на тыльной и подошвеннойповерхности пальцев,ближе к их боковой стороне. Подошвенныесосуды развиты значительносильнее тыльных. Тыльные артерии являютсяветвями тыльных плюсневых, за исключениемдвух артерий, снабжающих обращенныедруг к другу поверхности Iи IIiпальцев и возникающих из тыльной артериистопы. Тыльные нервы возникают:первые 7 (для 3 1 / 2 медиальныхпальцев) - изп. p erprjeussuper ficialis и последние 3 (для 1 1 / 2 латеральныхьцев)- из п. suralis.Обращенные друг к другу стороны первыхдвух пальцев получают ветви и из п.peroneusprofundus.Подошвенныепальцевью"артерии возникают изподошвенных плюсневых у кончиковпальцев образуют сети. Подошвенныенервы (10) воз -эт:первые 7 (для 3"/ 2медиальных пальцев) из п. plantarismedialis(гомо-■дистального отдела п. medialis),последние 3 (для 1"/ 2латеральных пальцев)из п. plantarislateralis(гомолог п. ulnaris).
53. Хирургическаяоперация –механическое воздействие на ткани иорганы больного, производимые врачомс целью лечения, диагностики иливосстановления функции организма ивыполняемое главным образом с помощьюразрезов иразличных способовсоединениятканей.
Этапы операции:подготовка больного к операции,обезболивание и выполнение самогохирургического вмешательства.
Хир. Вмешательствовключает: разрез тканей с целью обнаженияповрежденного органа; производствооперации на самом поле; соединениетканей нарушенных при операции.
2 группы: паллиативныеи радикальные.
Одномоментные,двухмоментные или многомоментные.
Экстренные(немедленные), срочные (можно отложить),плановые, Отсроченные.
Лечебные операциии диагностические.
Аподактильныйметод. Абластический метод.
52. Хирургическийинструментарий: 4группы: 1)инструменты для разъединениятканей; 2) инструменты для кровоостанавливаюшие; 3) вспомогательные; 4) для соединениятканей.
59. Хирургическаяобработка ран: 1.удаление краев и дна раны; 2 рассечениес иссечением а) широкое рассечение раны;б) иссечение лишенных питания изагрязненных мягких тканей раны; в)остановка кровотечения; г) удалениесвободно лежащих инородных тел; д)широкое дренирование раны; е) имобидлизацияповрежденной конечности.